زخم لاله گوش نشانه چیست

علامت یا زخم روی لاله گوش میتواند یکی از دو وضعیت کاملاً متفاوت را نشان دهد: در یک سناریو، این علامت یک چین یا شیار ساختاری بدون التهاب، موسوم به «علامت فرانک»، است که به عنوان یک نشانگر پوستی بالقوه برای بیماریهای زمینهای قلبی-عروقی عمل میکند؛ در سناریوی دیگر، این زخم یک ضایعه پوستی واقعی با ماهیت التهابی یا عفونی، مانند اگزما، عفونت باکتریایی، کیست یا سایر بیماریهای درماتولوژیک است که به یک مشکل موضعی در پوست گوش اشاره دارد.
تشخیص دقیق ماهیت این علامت برای تعیین مسیر صحیح پیگیری و درمان، حیاتی است و نیازمند درک تفاوتهای بنیادین میان این دو پدیده است.
چین لاله گوش یا علامت فرانک)یک نشانگر پزشکی مهم است
در حوزه تشخیص بالینی، برخی علائم ظاهری میتوانند به عنوان پنجرهای به سوی وضعیت سلامت درونی بدن عمل کنند. چین مورب لاله گوش، که در ادبیات پزشکی با عنوان «علامت فرانک» شناخته میشود، یکی از همین نشانگرهای غیرتهاجمی و قابل مشاهده است که توجه جامعه پزشکی را به خود جلب کرده است.
این علامت، به خودی خود یک بیماری محسوب نمیشود، بلکه یک سرنخ فیزیکی است که میتواند پزشکان را به سمت ارزیابی دقیقتر سلامت سیستم قلبی-عروقی بیمار هدایت کند.
تعریف دقیق و اهمیت بالینی علامت فرانک
علامت فرانک به صورت یک شیار یا خط مورب و واضح تعریف میشود که از ناحیه تراگوس، یعنی همان زبانه غضروفی کوچک در جلوی مجرای گوش، شروع شده و با زاویهای حدوداً ۴۵ درجه به سمت لبه پایینی و خلفی لاله گوش امتداد مییابد. نکته کلیدی در تشخیص این علامت، ماهیت ساختاری و غیرالتهابی آن است؛ به این معنا که پوست در ناحیه چین، هیچگونه نشانهای از درد، خارش، قرمزی، تورم یا ترشح ندارد. این ویژگی، آن را به طور بنیادین از زخمها یا ضایعات پوستی فعال متمایز میکند.
اهمیت بالینی این نشانگر در پتانسیل آن به عنوان یک «نشانگر پوستی» (Cutaneous Marker) برای بیماریهای سیستمیک، بهویژه بیماریهای قلبی-عروقی ناشی از آترواسکلروز (تصلب شرایین)، نهفته است. در حقیقت، مشاهده علامت فرانک در یک معاینه فیزیکی میتواند به عنوان یک زنگ خطر اولیه عمل کند و پزشک را بر آن دارد تا وضعیت سلامت عروق بیمار را با دقت بیشتری مورد بررسی قرار دهد، خصوصاً اگر بیمار دارای سایر عوامل خطر مانند فشار خون بالا، دیابت یا سابقه خانوادگی بیماریهای قلبی باشد.
مزیت اصلی این علامت در سادگی، بدون هزینه بودن و غیرتهاجمی بودن آن به عنوان یک ابزار غربالگری اولیه است که میتواند به شناسایی افراد در معرض خطر کمک شایانی نماید. مطالعات بالینی متعدد، ارتباط معناداری را میان وجود این علامت و افزایش ریسک حوادث قلبی-عروقی به اثبات رساندهاند، هرچند که این ارتباط به معنای قطعیت بیماری نیست.
ارتباط علمی چین لاله گوش با بیماری عروق کرونر (CAD)
عمیقترین و مستندترین ارتباط علمی که برای علامت فرانک گزارش شده، پیوند آن با بیماری عروق کرونر قلب (Coronary Artery Disease – CAD) است. این بیماری، که مشخصه اصلی آن تنگ شدن یا انسداد شریانهای خونرسان به عضله قلب به دلیل فرایندی به نام آترواسکلروز است، یکی از علل اصلی حملات قلبی در سراسر جهان به شمار میرود.
تحقیقات گستردهای که در دهههای اخیر انجام شده، علامت فرانک را نه تنها به عنوان یک یافته تصادفی، بلکه به عنوان یک پیشبینیکننده مستقل برای وجود و حتی شدت بیماری عروق کرونر معرفی کردهاند.
مکانیسمهای بیولوژیکی پیشنهادی
جامعه علمی برای توضیح این ارتباط ظاهراً غیرمنتظره میان یک چین پوستی و یک بیماری عروقی، چندین فرضیه بیولوژیکی را مطرح کرده است که دو مورد از آنها بیش از سایرین مورد توجه قرار گرفتهاند. فرضیه اول بر تحلیل مشترک و سیستمیک فیبرهای الاستین و کلاژن متمرکز است. لاله گوش و دیواره شریانهای خونی هر دو ساختارهایی غنی از این دو پروتئین حیاتی هستند که به ترتیب مسئول خاصیت ارتجاعی و استحکام ساختاری بافتها میباشند.
این فرضیه بیان میدارد که یک فرآیند دژنراتیو عمومی در بدن، که ممکن است ناشی از پیری تسریعشده یا بیماریهای زمینهای باشد، به طور همزمان باعث تخریب این فیبرهای پروتئینی هم در دیواره عروق و هم در بافت همبند لاله گوش میشود. در نتیجه، همانطور که شریانها سختی و انعطافناپذیری پیدا میکنند (آترواسکلروز)، پوست لاله گوش نیز استحکام و خاصیت ارتجاعی خود را از دست داده و به شکل یک چین مورب فرو میریزد.
فرضیه دوم به بیماری عروق خونی کوچک اشاره دارد. لاله گوش دارای یک سیستم خونرسانی منحصربهفرد از نوع «شریان انتهایی» است، به این معنا که عروق تغذیهکننده آن انشعابات جانبی کمی دارند و انسداد آنها به راحتی میتواند منجر به کاهش خونرسانی یا ایسکمی در بافت شود. این فرضیه معتقد است که اختلال در عملکرد میکروواسکولار در سراسر بدن، که یکی از ویژگیهای کلیدی در مراحل اولیه بیماریهای قلبی-عروقی است، خود را در لاله گوش به صورت ایسکمی مزمن و خفیف نشان میدهد.
این کاهش مداوم در عرضه اکسیژن و مواد مغذی به بافت همبند لاله گوش آسیب رسانده و در نهایت منجر به تحلیل رفتن ساختار آن و شکلگیری چین فرانک میشود. بر اساس این دیدگاه، لاله گوش همچون آینهای عمل میکند که وضعیت سلامت عروق کوچک و انتهایی در کل بدن را بازتاب میدهد.
ارزش تشخیصی و محدودیتها
با وجود شواهد علمی قوی، بسیار مهم است که درک درستی از جایگاه تشخیصی علامت فرانک داشته باشیم. حضور این علامت یک تشخیص قطعی برای بیماری قلبی نیست، بلکه باید به عنوان یک «پرچم قرمز» یا یک عامل خطر در نظر گرفته شود که لزوم ارزیابیهای دقیقتر را ایجاب میکند.
بسیاری از افراد ممکن است این چین را داشته باشند و به بیماری قلبی مبتلا نباشند، و بالعکس. با این حال، ارزش پیشبینیکنندگی آن زمانی به طور قابل توجهی افزایش مییابد که در کنار سایر عوامل خطر کلاسیک قلبی-عروقی مانند فشار خون بالا، کلسترول بالا، دیابت، چاقی، استعمال دخانیات و سابقه خانوادگی قرار گیرد.
یک یافته جالب توجه در مطالعات این است که ارزش تشخیصی این علامت در افراد جوانتر (معمولاً زیر ۶۰ سال) بیشتر از افراد مسن است. دلیل این امر آن است که با افزایش سن، کاهش طبیعی الاستین و کلاژن منجر به ایجاد چین و چروکهای پوستی در سراسر بدن میشود و تمایز میان یک چروک ناشی از پیری و علامت فرانک واقعی ممکن است دشوارتر گردد.
در یک فرد جوانتر، ظهور این چین مشخص میتواند با احتمال بالاتری به یک فرآیند پاتولوژیک زمینهای اشاره داشته باشد تا پیری طبیعی پوست. بنابراین، مشاهده علامت فرانک، بهویژه اگر عمیق و دوطرفه باشد، باید پزشک را به انجام یک ارزیابی کامل قلبی-عروقی، شامل گرفتن تاریخچه دقیق پزشکی، معاینه فیزیکی کامل و در صورت لزوم، آزمایشهای تکمیلی مانند نوار قلب یا تست ورزش، ترغیب نماید.
اگزمای لاله گوش شایعترین علت خارش و التهاب پوستی است
در مقابل تفسیر سیستمیک چین لاله گوش، تفسیر درماتولوژیک «زخم لاله گوش» به مجموعهای از بیماریهای التهابی و عفونی پوست اشاره دارد که شایعترین و آزاردهندهترین آنها اگزمای گوش است. این عارضه، که با نام درماتیت نیز شناخته میشود، میتواند کیفیت زندگی فرد را به دلیل علائم مداوم و ناراحتکنندهای که ایجاد میکند، به شدت تحت تأثیر قرار دهد.
اگزمای گوش چیست و چه کسانی را درگیر میکند؟
اگزما یک بیماری التهابی مزمن و غیرمسری پوست است که مشخصه اصلی آن خشکی شدید، خارش طاقتفرسا، قرمزی و پوستهپوسته شدن است. این بیماری میتواند هر ناحیهای از پوست بدن را درگیر کند، و لاله گوش، پوست پشت گوش و حتی مجرای شنوایی خارجی به دلیل حساسیت و در معرض بودن، از جمله نواحی مستعد ابتلا هستند. مکانیسم اصلی اگزما، اختلال در عملکرد سد دفاعی پوست است. در این حالت، پوست توانایی خود برای حفظ رطوبت را از دست میدهد و در برابر عوامل محرک محیطی، آلرژنها و میکروبها نفوذپذیرتر میشود. این نفوذپذیری منجر به یک چرخه معیوب از التهاب و خارش میگردد؛ خارش باعث خاراندن میشود و خاراندن، سد پوستی را بیشتر تخریب کرده و التهاب را تشدید میکند.
این چرخه در صورت عدم درمان میتواند منجر به ترک خوردن پوست، خونریزی و ایجاد بستری مناسب برای عفونتهای ثانویه باکتریایی یا قارچی شود.
از نظر همهگیرشناسی، اگزما یک بیماری بسیار شایع است که تمام گروههای سنی را تحت تأثیر قرار میدهد، اما شیوع آن در کودکان به مراتب بیشتر است. آمارهای معتبر نشان میدهند که حدود ۱۵ تا ۳۰ درصد از کودکان و ۲ تا ۱۰ درصد از بزرگسالان به نوعی از اگزما مبتلا هستند. یک استعداد ژنتیکی قوی برای این بیماری وجود دارد و اغلب در افرادی دیده میشود که خود یا اعضای خانوادهشان سابقه بیماریهای آتوپیک دیگر مانند آسم یا تب یونجه (رینیت آلرژیک) را دارند.
انواع اگزمای گوش و عوامل محرک آنها
اگزمای گوش یک بیماری واحد نیست، بلکه طیفی از شرایط مختلف را در بر میگیرد که هر یک علت و الگوی بالینی متفاوتی دارند. تشخیص نوع دقیق اگزما برای انتخاب رویکرد درمانی صحیح، امری حیاتی است.
درماتیت آتوپیک
این نوع، شایعترین شکل اگزما است و ریشه در یک استعداد ژنتیکی برای حساسیت بیش از حد پوست دارد. در افراد مبتلا به درماتیت آتوپیک، پوست به طور ذاتی در تولید پروتئینهای ساختاری و چربیهایی که سد دفاعی آن را تشکیل میدهند، دچار نقص است. در نتیجه، پوست به شدت خشک شده و به راحتی رطوبت خود را از دست میدهد.
این وضعیت معمولاً در نواحی چیندار بدن مانند پشت زانو و آرنج دیده میشود، اما درگیری گوش، بهویژه پوست ظریف پشت لاله گوش یا محلی که گوش به صورت متصل میشود، نیز بسیار رایج است.
درماتیت تماسی آلرژیک
این نوع اگزما در اثر واکنش سیستم ایمنی بدن به یک ماده خاص (آلرژن) که با پوست در تماس قرار میگیرد، ایجاد میشود. این یک واکنش آلرژیک تأخیری است، به این معنا که علائم ممکن است ۲۴ تا ۴۸ ساعت پس از تماس ظاهر شوند. لیست آلرژنهای بالقوه برای گوش بسیار گسترده است، اما شایعترین آنها شامل فلزات مورد استفاده در گوشوارهها، بهویژه نیکل، کبالت و حتی گاهی طلا، میشود. سایر محرکهای رایج عبارتند از مواد شیمیایی موجود در محصولات آرایشی و بهداشتی مانند شامپوها، رنگ مو، اسپریهای مو، عطرها و لوسیونها. همچنین، موادی که در ساخت هدفون، سمعک یا گوشیهای تلفن همراه به کار میروند نیز میتوانند عامل ایجاد درماتیت تماسی باشند.
درماتیت سبورئیک
این نوع اگزما مشخصاً نواحی از بدن را که دارای غدد چربی فراوان هستند، درگیر میکند. پوست سر (که به شکل شوره سر ظاهر میشود)، صورت (کنارههای بینی، ابروها)، سینه و البته گوشها (بهویژه در مجرای گوش و چینهای پشت لاله گوش) از جمله نواحی شایع درگیری هستند.
درماتیت سبورئیک با پوستههای چرب، زرد یا سفیدرنگ و التهاب زمینهای مشخص میشود. علت دقیق آن هنوز به طور کامل شناخته نشده است، اما به نظر میرسد ترکیبی از تولید بیش از حد چربی پوست (سبوم)، رشد بیش از حد یک نوع مخمر طبیعی به نام مالاسزیا بر روی پوست، و یک پاسخ ایمنی نامنظم به این مخمر، در ایجاد آن نقش داشته باشند.
اگزمای استئاتوتیک (اگزمای خشکی)
این شکل از اگزما که به آن «اگزمای زمستانی» نیز گفته میشود، عمدتاً در افراد مسن (معمولاً بالای ۶۵ سال) دیده میشود. با افزایش سن، تولید چربیهای طبیعی پوست کاهش مییابد که این امر منجر به خشکی شدید و اختلال در عملکرد سد دفاعی پوست میشود.
این وضعیت در شرایط آب و هوایی سرد و خشک، جایی که رطوبت هوا پایین است، تشدید میگردد. استفاده مکرر از صابونهای قوی و دوش گرفتن با آب داغ نیز میتواند چربیهای محافظ پوست را از بین برده و به بروز یا تشدید این نوع اگزما کمک کند.
علائم و عوارض اگزمای گوش
علائم اگزمای گوش بسته به نوع و شدت آن میتواند متغیر باشد، اما مشخصه اصلی و مشترک همه انواع آن، خارش شدید و مداوم است. این خارش میتواند آنقدر آزاردهنده باشد که خواب و تمرکز فرد را مختل کند. علاوه بر خارش، علائم دیگری مانند قرمزی و التهاب پوست، خشکی و ترکخوردگی، و پوستهریزی نیز مشاهده میشود.
در مراحل حاد بیماری، ممکن است تاولهای کوچک و پر از مایع شفافی (وزیکول) بر روی پوست ظاهر شوند که با پاره شدن، مایع از آنها ترشح شده و پوست حالت مرطوب و تراوشکننده پیدا میکند. اگر التهاب برای مدت طولانی ادامه یابد و فرد به طور مکرر ناحیه را بخاراند، پوست ممکن است ضخیم، سفت و چرمیشکل شود، وضعیتی که در پزشکی به آن «لیکنفیکاسیون» میگویند.
یکی از جدیترین عوارض اگزمای گوش، عفونت ثانویه است. سد دفاعی آسیبدیده پوست در افراد مبتلا به اگزما، راهی آسان برای ورود باکتریها (معمولاً استافیلوکوک اورئوس) یا قارچها فراهم میکند. خاراندن مداوم این خطر را دوچندان میکند. علائم عفونت ثانویه شامل افزایش ناگهانی درد و تورم، ترشح مایع چرکی یا زردрنگ، ایجاد دلمههای عسلیرنگ بر روی پوست و گاهی بوی نامطبوع است.
علاوه بر این، اگزمای مزمن در مجرای شنوایی خارجی میتواند منجر به وضعیتی به نام اوتیت خارجی حاد یا «گوش شناگر» شود. تجمع پوستههای خشک، رطوبت و التهاب در مجرای گوش، محیطی ایدهآل برای رشد باکتریها و قارچها فراهم میکند. این وضعیت میتواند با درد شدید، احساس پری و کیپ شدن گوش و حتی کاهش شنوایی موقت همراه باشد.
راهکارهای درمانی و مدیریتی اگزما
مدیریت اگزمای گوش یک رویکرد چندجانبه را میطلبد که هدف آن کنترل التهاب، ترمیم سد دفاعی پوست، کاهش خارش و پیشگیری از دورههای عود بیماری است. اساس درمان بر شناسایی و پرهیز از عوامل محرک استوار است. در مورد درماتیت تماسی، این به معنای شناسایی آلرژن (مثلاً با تست پچ پوستی) و حذف کامل آن از محیط زندگی است.
مرطوبکنندهها سنگ بنای درمان تمام انواع اگزما هستند. استفاده مکرر و سخاوتمندانه از کرمها یا پمادهای مرطوبکننده فاقد عطر، به ویژه بلافاصله پس از حمام، به بازسازی و تقویت سد دفاعی آسیبدیده پوست کمک کرده و از خشکی آن جلوگیری میکند.
برای کنترل التهاب و خارش، کرمهای استروئیدی (کورتون) موضعی خط اول درمان دارویی محسوب میشوند. این داروها با قدرتهای مختلفی موجود هستند و پزشک بر اساس شدت و محل اگزما، نوع مناسب را تجویز میکند. برای پوست نازک گوش، معمولاً از استروئیدهای با قدرت ضعیف تا متوسط استفاده میشود. در مواردی که استفاده طولانیمدت از استروئیدها نگرانکننده باشد، داروهای غیر استروئیدی مانند مهارکنندههای کلسینورین (پماد تاکرولیموس یا کرم پیمکرولیموس) میتوانند جایگزین مناسبی باشند.
در صورت بروز عفونت ثانویه، استفاده از آنتیبیوتیکها یا داروهای ضد قارچ به صورت موضعی یا خوراکی ضروری خواهد بود. برای کنترل خارش شدید، بهویژه خارشی که مانع خواب شبانه میشود، پزشک ممکن است آنتیهیستامینهای خوراکی را تجویز نماید.
در کنار درمانهای پزشکی، راهکارهای خانگی مانند استفاده از کمپرس سرد برای تسکین موقت خارش، حمام با آب ولرم (و پرهیز از آب داغ) و پوشیدن لباسهایی با الیاف نخی و نرم نیز میتوانند مفید باشند. مهمترین توصیه به بیماران، پرهیز مطلق از خاراندن پوست است. در صورت عدم پاسخ به درمانهای اولیه، ترشح چرکی، درد شدید یا کاهش شنوایی، مراجعه فوری به متخصص پوست یا متخصص گوش، حلق و بینی امری ضروری است.
عفونتهای لاله گوش از زخمهای ساده تا پریکندریت خطرناک را در بر میگیرد
عفونتهای لالهی گوش، یکی دیگر از دلایل شایع ایجاد زخم و التهاب در این ناحیه هستند. این عفونتها میتوانند از یک التهاب پوستی سطحی (سلولیت) تا یک وضعیت اورژانسی و خطرناک به نام پریکندریت (عفونت غضروف) متغیر باشند.
علل شایع و عوامل خطر عفونت
شایعترین دروازه ورود میکروبها به بافت لاله گوش، سوراخ کردن گوش (پیرسینگ) است. این ریسک به طور خاص در پیرسینگهایی که در ناحیه غضروفی گوش انجام میشوند، بسیار بالاتر است. برخلاف نرمه گوش که عمدتاً از بافت چربی تشکیل شده و خونرسانی خوبی دارد، غضروف دارای جریان خون بسیار ضعیفی است.
این خونرسانی ضعیف به این معناست که سلولهای ایمنی و آنتیبیوتیکها به سختی میتوانند به محل عفونت برسند، که این امر مبارزه با عفونت را دشوار کرده و ریسک عوارض جدی را افزایش میدهد. آمارهای پزشکی نشان میدهد که درصد قابل توجهی از پیرسینگهای گوش، بهویژه آنهایی که در شرایط غیراستریل انجام میشوند، منجر به عفونت میگردند.
سایر عوامل خطر شامل هرگونه آسیب یا تروما به گوش، مانند بریدگی، خراشیدگی، سوختگی یا ضربههای ورزشی است. گزش حشرات نیز میتواند پوست را سوراخ کرده و راه را برای ورود باکتریها باز کند. گاهی اوقات، عفونت میتواند از مجرای گوش خارجی (اوتیت خارجی) به ساختارهای لاله گوش گسترش یابد.
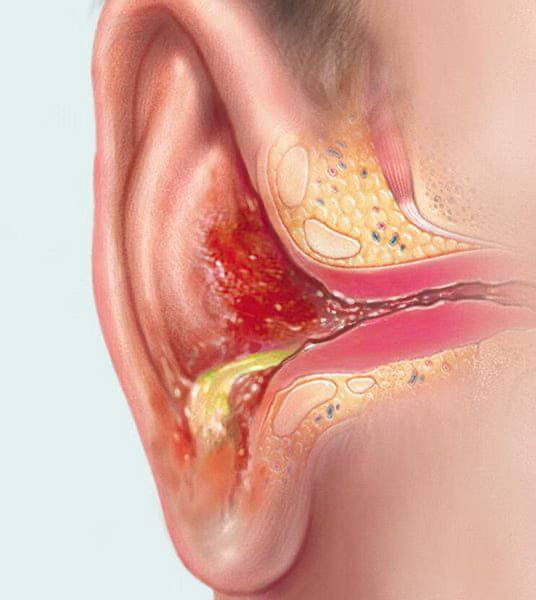
عفونت غضروف گوش یک اورژانس پزشکی است
پریکندریت به التهاب و عفونت پریکندریوم، یعنی غشای نازک بافت همبندی که غضروف گوش را احاطه کرده و وظیفه خونرسانی به آن را بر عهده دارد، اطلاق میشود. این وضعیت یک عفونت ساده پوستی نیست و به عنوان یک اورژانس پزشکی در نظر گرفته میشود. اگر عفونت در این لایه گسترش یابد، میتواند منجر به تشکیل آبسه (تجمع چرک) بین پریکندریوم و غضروف شود. این تجمع چرک، جریان خون به غضروف را قطع کرده و باعث نکروز یا مرگ بافت غضروف میشود.
غضروف مرده دیگر قادر به بازسازی خود نیست و در نهایت توسط بافت فیبری و اسکار جایگزین میشود. این فرآیند منجر به یک بدشکلی دائمی و ظاهری ضخیم، چروکیده و گلکلمیشکل در گوش میشود که به آن «گوش گل کلمی» (Cauliflower Ear) میگویند؛ عارضهای که اغلب در کشتیگیران و بوکسورها به دلیل ضربات مکرر دیده میشود، اما میتواند نتیجه یک پریکندریت درماننشده نیز باشد.
علائم پریکندریت شامل درد بسیار شدید، تورم منتشر در تمام لاله گوش (به جز نرمه)، قرمزی براق و حساسیت شدید به لمس است. در صورت بروز چنین علائمی، بهویژه پس از پیرسینگ غضروفی یا آسیب به گوش، تأخیر جایز نیست و دریافت مشاوره با دکتر ENT برای درمان عفونت غضروف گوش اولین و حیاتیترین اقدام است. درمان این وضعیت معمولاً نیازمند بستری در بیمارستان، تجویز آنتیبیوتیکهای وریدی قوی و در صورت تشکیل آبسه، تخلیه فوری آن از طریق یک برش جراحی است تا از آسیب دائمی به غضروف جلوگیری شود.
کیستها، کلوئیدها و سایر تودههای خوشخیم لاله گوش
گاهی اوقات، «زخم» یا برجستگی روی لاله گوش ماهیت التهابی یا عفونی ندارد، بلکه ناشی از رشد یک توده خوشخیم است. دو مورد از شایعترین این تودهها، کیستهای اپیدرموئید و کلوئیدها هستند.
تودههای شایع و بیخطر معمولا کیست اپیدرموئید هستند
کیست اپیدرموئید شایعترین نوع کیست پوستی است که میتواند در هر جای بدن، از جمله لاله گوش (بهویژه در نرمه یا پشت گوش) ایجاد شود. این کیستها زمانی شکل میگیرند که سلولهای لایه سطحی پوست، یعنی اپیدرم، به جای ریزش طبیعی به عمق پوست به دام میافتند. این سلولهای محبوسشده به تکثیر خود ادامه داده و دیوارهای کیسهمانند را تشکیل میدهند که درون آن با پروتئین ساختاری کراتین، مادهای غلیظ و خمیریشکل با بوی مشخص، پر میشود.
در معاینه، کیست اپیدرموئید به صورت یک برجستگی کوچک، گرد، سفت و متحرک در زیر پوست احساس میشود که معمولاً بدون درد است. رنگ پوست روی آن ممکن است طبیعی یا کمی تیرهتر باشد و گاهی یک منفذ مرکزی کوچک (کومدون) روی آن دیده میشود. این کیستها کاملاً خوشخیم هستند و تا زمانی که عفونی یا ملتهب نشوند، مشکلی ایجاد نمیکنند.
در صورت پارگی دیواره کیست یا ورود باکتری، کیست میتواند به طور ناگهانی دردناک، قرمز و متورم شود که شبیه به یک آبسه به نظر میرسد. کیستهای کوچک و بدون علامت نیازی به درمان ندارند، اما در صورتی که بزرگ شوند، عفونت کنند یا از نظر زیبایی برای فرد آزاردهنده باشند، پزشک میتواند با یک جراحی سرپایی کوچک و تحت بیحسی موضعی، آن را به طور کامل خارج کند.
به رشد غیرطبیعی بافت اسکار کلوئید می گویند
کلوئید یک نوع خاص از بافت اسکار است که پس از آسیب به پوست (مانند بریدگی، سوختگی، آکنه یا به طور شایع، سوراخ کردن گوش) ایجاد میشود. در فرآیند طبیعی ترمیم زخم، بدن کلاژن تولید میکند تا ناحیه آسیبدیده را ترمیم کند و سپس این فرآیند متوقف میشود.
در افراد مستعد کلوئید، این فرآیند متوقف نشده و بدن به تولید بیش از حد کلاژن ادامه میدهد. نتیجه، یک توده اسکار برجسته، سفت و صاف است که از مرزهای زخم اولیه فراتر رفته و به بافت سالم اطراف نیز گسترش مییابد.
کلوئیدها در لاله گوش، بهویژه پس از پیرسینگ، بسیار شایع هستند و در افراد با پوست تیرهتر (آسیایی، آفریقایی و اسپانیاییتبار) و افرادی که سابقه خانوادگی دارند، بیشتر دیده میشوند. این تودهها ممکن است به رنگ صورتی، قرمز یا قهوهای تیره باشند و گاهی با خارش یا درد همراه هستند. برخلاف اسکارهای معمولی، کلوئیدها با گذشت زمان کوچک نمیشوند و ممکن است به رشد خود ادامه دهند.
درمان کلوئید چالشبرانگیز است زیرا برداشتن آن با جراحی به تنهایی میتواند باعث ایجاد یک کلوئید بزرگتر شود. رویکردهای درمانی مؤثر معمولاً ترکیبی هستند و شامل تزریق استروئید به داخل ضایعه برای کاهش التهاب و صاف کردن آن، استفاده از ورقههای سیلیکونی، سرما درمانی (کرایوتراپی)، لیزر درمانی و گاهی پرتودرمانی پس از جراحی برای جلوگیری از عود آن است.
سرطان لاله گوش یک احتمال نادر است
اگرچه بسیار نادر است، اما یک زخم یا ضایعه مزمن و بهبود نیابنده روی لاله گوش میتواند نشانه سرطان پوست باشد. به دلیل اینکه گوشها یکی از اعضای برجسته بدن هستند و اغلب در هنگام استفاده از کرم ضد آفتاب نادیده گرفته میشوند، در معرض آسیب ناشی از اشعه ماوراء بنفش خورشید قرار دارند که اصلیترین عامل خطر برای سرطان پوست است.
علائم هشداردهندهای که نباید نادیده گرفته شوند
مهمترین و کلیدیترین علامت هشداردهنده برای سرطان پوست، وجود یک زخم، لکه یا توده پوستی است که برای چندین هفته یا ماه بهبود نمییابد، به راحتی خونریزی میکند، یا دچار تغییر در اندازه، شکل یا رنگ میشود. انواع مختلف سرطان پوست ظاهر متفاوتی دارند. سرطان سلول بازال (BCC)، که رشد آهستهای دارد، ممکن است به صورت یک برجستگی مرواریدی یا مومیشکل، یا یک لکه صاف و گوشتیرنگ ظاهر شود. سرطان سلول سنگفرشی (SCC)، که شایعترین نوع سرطان در لاله گوش است، اغلب به صورت یک توده سفت و قرمز، یا یک لکه پوستهپوسته و زبر که بهبود نمییابد، خود را نشان میدهد. ملانوما، که نادرترین اما خطرناکترین نوع است، معمولاً به صورت یک خال جدید یا خالی که دچار تغییرات مشکوک (نامتقارن بودن، مرزهای نامنظم، رنگهای متنوع، قطر بزرگ و تکامل یا تغییر در طول زمان) شده است، ظاهر میشود.
در مراحل پیشرفتهتر، سرطان لاله گوش میتواند به ساختارهای عمیقتر مانند غضروف، استخوان گیجگاهی، غدد بزاقی یا اعصاب صورت تهاجم کند و علائمی مانند درد مداوم، کاهش شنوایی، بیحسی یا ضعف در عضلات صورت را ایجاد نماید.
عوامل خطر و اهمیت پیشگیری
اصلیترین عامل خطر برای ابتلا به سرطان لاله گوش، قرار گرفتن طولانیمدت و محافظتنشده در معرض اشعه ماوراء بنفش (UV) خورشید است. افرادی که پوست روشن، موهای بور یا قرمز و چشمهای آبی یا سبز دارند، و همچنین افرادی که در ارتفاعات بالا یا مناطق نزدیک به استوا زندگی میکنند، در معرض خطر بیشتری قرار دارند. سایر عوامل خطر شامل سن بالا، داشتن سیستم ایمنی ضعیف (بهدلیل بیماری یا مصرف داروهای سرکوبکننده ایمنی) و سابقه شخصی یا خانوادگی سرطان پوست است.
با توجه به اینکه پیشگیری همیشه بهتر از درمان است، بهترین راه برای کاهش خطر ابتلا به سرطان لاله گوش، محافظت دقیق از گوشها در برابر آفتاب است. این کار شامل استفاده روزانه و منظم از کرم ضد آفتاب با SPF بالا بر روی تمام سطح لاله گوش (از جمله پشت آن)، پوشیدن کلاه با لبه پهن که روی گوشها را سایه بیندازد، و پرهیز از قرار گرفتن در معرض آفتاب در ساعات اوج تابش (۱۰ صبح تا ۴ بعد از ظهر) است.
علاوه بر این، خودآزمایی منظم پوست برای شناسایی هرگونه تغییر مشکوک در لاله گوش و مراجعه به متخصص پوست برای بررسیهای سالانه، میتواند به تشخیص زودهنگام این بیماری کمک کند. تشخیص قطعی سرطان پوست از طریق بیوپسی، یعنی برداشتن نمونه کوچکی از بافت مشکوک و بررسی آن در زیر میکروسکوپ، انجام میشود. درمان به نوع و مرحله سرطان بستگی دارد و در صورت تشخیص زودهنگام، شانس بهبودی کامل بسیار بالا است